Os 10 maiores desafios da inovação radical em medicamentos
A maior parte dos novos candidatos a medicamentos nunca chega ao mercado. Mas por quê?
BLOG CIENP
Guilherme P. Fadanni, PhD e João B. Calixto, PhD
6/28/202410 min read


Um conceito bem disseminado na pesquisa e desenvolvimento de novos medicamentos é o de que para cada medicamento inovador que chega ao mercado, 5 a 10 mil outros candidatos ficam pelo caminho. Embora pareça arbitrário, na prática os dados mostram que há de fato uma proporção muito maior de fármacos na fase pré-clínica se comparada a novos registros (Figura 1), isso sem considerar a fase anterior de descoberta que contém muito mais candidatos e para qual os dados são incertos. Sendo que os candidatos desqualificados acumulam-se ao longo do desenvolvimento, estima-se que um fármaco bem-sucedido e registrado tenha o custo aproximado de centenas de milhões a alguns bilhões de dólares.
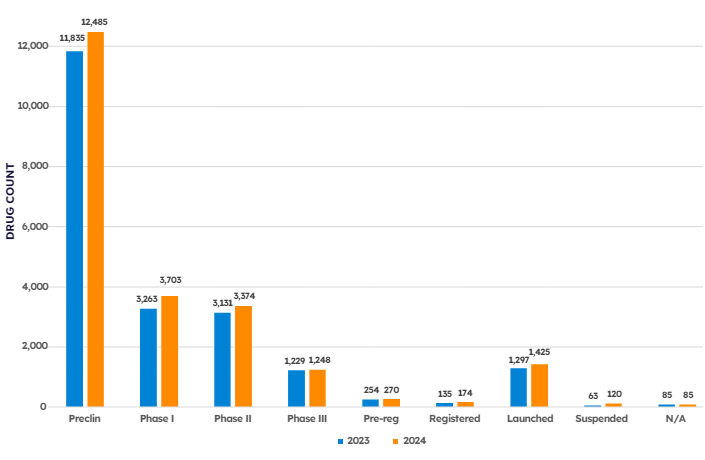
Figura 1. Número de fármacos em desenvolvimento separados por fase do desenvolvimento e ano. Fonte: Citeline Clinical Pharma R&D Annual Review (2024).
Ainda que a taxa de sucesso e os custos variem, o fato é: a imensa maioria dos candidatos a medicamentos não chega ao mercado. Mas por quê?
Naturalmente, as razões são bastante diversas e variam entre outros fatores com o tipo do produto em desenvolvimento, seja um extrato vegetal, por exemplo, um fármaco sintético ou um produto de origem biológica. Porém, mesmo que algumas dessas razões possam ser exclusivas a uma classe ou indicação terapêutica específica, é possível estabelecer linhas gerais com os principais desafios ao sucesso do desenvolvimento de novos medicamentos.
Desafio 1: Disponibilidade de matéria-prima
Este aspecto é particularmente relevante para a produção de extratos vegetais padronizados e produtos biológicos, mas pode afetar todos os tipos de medicamentos. No caso dos fitoterápicos, por exemplo, problemas comuns incluem a viabilidade agronômica desfavorável da espécie vegetal selecionada, além do ciclo de vida longo e a utilização de partes vitais da espécie para obtenção do extrato. Por isso, o extrato ideal é aquele obtido de partes como folhas, flores, galhos ou frutos, sendo a espécie preferencialmente de fácil cultivo, com produção perene e com ciclo de vida apropriado aos objetivos. Já no caso de biológicos como os anticorpos monoclonais ou produtos de terapia celular, a dependência de sistemas vivos em ambientes bem-controlados para a produção industrial é quase sempre uma grande barreira a ser vencida. Sendo ainda mais complexos, estes casos normalmente requerem investimento significativos em infraestrutura, planejamento e equipes especializadas na produção.
Desafio 2: Escalonamento e eficiência da produção
Ter boa disponibilidade da matéria-prima é ótimo, mas infelizmente não é suficiente para sanar todos os potenciais problemas de produção. Na verdade, seja pelo baixo rendimento da extração vegetal ou pelos altos custos da síntese e/ou purificação de produtos sintéticos e biológicos, produzir lotes com quantidade e qualidade suficiente para um dado insumo farmacêutico ativo (IFA) pode ser caro demais ou mesmo inviável para a continuidade do projeto. Se o custo é o único problema, há sempre a possibilidade de que um orçamento maior e a boa expectativa de retorno do investimento possam ultrapassar essa barreira. Porém, ainda que experimentos iniciais possam ser bem-sucedidos com pequenas quantidades da substância, estudos pré-clínicos regulatórios (em especial os realizados em espécie não-roedora) geralmente requerem quantidades mais significativas. Para extratos vegetais e pequenas moléculas, a quantidade reservada para esses ensaios comumente chega à casa dos quilogramas, preferencialmente na forma de um lote único e com estudo de estabilidade. Logo, sem a devida capacidade de produção e de controle de qualidade, o desenvolvimento fica comprometido. Vale ressaltar ainda que para a etapa de estudos clínicos este desafio se torna muito maior e ainda mais complexo, o que exige uma visão estratégica da produção do IFA desde o início do desenvolvimento. Existe uma série de exigências regulatórias a serem cumpridas neste processo, sendo essas a base de uma grande área conhecida no desenvolvimento de medicamentos como CMC (de chemistry, manufacturing and controls, em inglês). Para os interessados em mais informações sobre CMC, recomenda-se a leitura dos guias e desta apresentação da FDA.
Para produtos de origem vegetal, em particular, a susceptibilidade às variações sazonais também é um desafio produtivo a ser considerado. Neste caso, é possível que exista uma variação não-negligenciável do perfil fitoquímico do extrato de acordo com a época do ano e demais fatores associados à coleta, o que pode comprometer a eficiência da cadeia de produção. Neste contexto, uma solução apropriada para obtenção de extratos vegetais padronizados em escala industrial é o cultivo da planta em ambiente controlado.
Desafio 3: Propriedades físico-químicas compatíveis com o uso medicamentoso (drug-likeness)
Quando olhamos para o conjunto de medicamentos comercializados, observamos que há uma óbvia variedade de indicações, formulações e outros aspectos. Porém, há um conjunto de características que coloca a maioria deles sob um mesmo guarda-chuva. Este guarda-chuva é o que chamamos de drug-likeness, um termo que se refere às características físico-químicas desejáveis em um fármaco para que ele seja bem-sucedido como medicamento. Esse conceito é mais pertinente para moléculas pequenas e sintéticas, e também assume que a administração oral é a via desejada. As características incluem baixo peso molecular (i.e., < 1000 Da), boa hidro/lipossolubilidade, afinidade pelo alvo farmacológico, alta potência, entre outras. É importante também mencionar a relevância de se estabelecer o mais cedo possível a pré-formulação apropriada, a qual permite melhorar ou contornar características físico-químicas do fármaco para que este seja compatível com o uso pretendido.
Desafio 4: Estabilidade química
Durante a pandemia de COVID-19, um dos obstáculos logísticos da vacinação em larga escala da população foi a capacidade de produzir, distribuir e aplicar as vacinas em uma janela de tempo curta e sob condições de armazenamento e transporte bastante específicas. Isso tudo a fim de garantir a qualidade dos produtos, que em alguns casos demandavam temperaturas muito baixas e aplicação rápida após o recebimento.
De maneira geral, estes desafios "logísticos" podem ser maiores ou menores a depender da estabilidade química de um candidato a medicamento. Enquanto alguns têm pouca alteração de sua composição mesmo em temperaturas elevadas ao longo do tempo, outros podem requerer equipamentos e processos específicos para armazenamento mesmo que por curtos períodos de tempo. Alguns, inclusive, podem ser tão instáveis a ponto de inviabilizar os estudos básicos. Logo, de maneira geral, quanto menor a estabilidade de um candidato a medicamento, mais complexo, caro e arriscado se torna o seu desenvolvimento.
Desafio 5: Eficácia e segurança pré-clínica
Para que novos fármacos sejam estudados em humanos, estes precisam ser primeiro submetidos e aprovados nos estudos pré-clínicos de eficácia e segurança. É nessa fase que a maior parte dos projetos morrem, seja por eficácia ou farmacocinética aquém das expectativas, ou principalmente por toxicidade que gera preocupações e entraves para o estudo clínico. Outro aspecto importante é que é nesta etapa que o custo de se estudar vários candidatos ao mesmo tempo começa a subir enormemente, portanto se torna mais eficiente selecionar somente os melhores ou, se for o caso, interromper o projeto o quanto antes para evitar acúmulo de prejuízo. Inclusive, a ideia de "falhar cedo" é essencial em qualquer programa de pesquisa e desenvolvimento de medicamentos, e é o princípio básico da estratégia go/no-go. Nesta abordagem são definidos critérios mínimos de qualidade (no sentido amplo) para o fármaco, e dependendo do sucesso em atingir esses critérios ele vai (go) ou não (no-go) para frente.
Desafio 6: Translação à clínica
Este desafio é o mais complexo de todos, pois depende de diversos aspectos anteriores como a qualidade e a reprodutibilidade dos resultados pré-clínicos. Aqui, as características específicas de cada projeto são muito importantes e são elas que vão determinar o grau de dificuldade do processo. Por exemplo, se a doença para o qual o fármaco está sendo desenvolvido possui biomarcadores validados, bons modelos experimentais (eficácia pré-clínica) e diagnóstico fácil e ágil, a chance de sucesso tende a ser maior. Agora, se o diagnóstico é difícil ou incerto, se não há biomarcadores, e se os modelos pré-clínicos utilizados são particularmente incertos, então haverá maiores dificuldades. Isso justifica, ao menos em parte, o fato de que há menos desenvolvimentos para doenças psiquiátricas do que câncer, doenças cardiovasculares e doenças infecciosas, por exemplo. Ainda, vale lembrar que os estudos clínicos (fase I, II e III) são muito mais caros do que as etapas anteriores, e é geralmente nas fases II e III que, principalmente por falta de eficácia, o desenvolvimento é interrompido. Além disso, é possível que a identificação de efeitos tóxicos para além do antecipado em animais acabe aumentando o risco do projeto em humanos, levando a empresa desenvolvedora a mobilizar os recursos para esforços menos arriscados ou mais rentáveis. Por último, mas não menos importante, outros aspectos como a transposição de dose, via de administração e formulação também podem ser razões para atrito ao longo do desenvolvimento clínico.
Desafio 7: Conformidade regulatória
Ter conformidade regulatória durante o desenvolvimento de um medicamento significa, em poucas palavras, seguir rigorosamente os guias regulatórios (ICH, OCDE, OMS, agências regulatórias, etc.) que se aplicam ao projeto em questão, além das Boas Práticas de Laboratório (BPL) para estudos não-clínicos de segurança, Boas Práticas Clínicas (BPC) para condução dos estudos clínicos, e Boas Práticas de Fabricação (BPF) para produção e formulação do IFA para estudo clínico e comercialização. Como é de se imaginar, atender a todos esses requisitos não somente exige tempo, muito conhecimento e experiência prévia, mas requer sobretudo planejamento, infraestrutura e recursos significativos. Pode ser também incluída no desafio de conformidade regulatória a necessidade de seguir a sistemática de análise preconizada pela agência responsável, tanto para início dos estudos clínicos quanto no momento de solicitação de registro do medicamento. Esse processo costuma ser longo e complexo, geralmente requerendo pessoal altamente especializado e experiente nas tratativas com a agência.
Desafio 8: Direitos de exclusividade e de exploração comercial
Posto que a pesquisa e o desenvolvimento de medicamentos custam muito tempo e dinheiro, só há incentivo em larga-escala para investir neste processo quando há a expectativa de que a comercialização do produto final será suficiente para recuperar os custos do desenvolvimento e gerar lucro para investimento em novos projetos. Por essa razão, é importante estar em dia com as ferramentas de proteção de propriedade intelectual e de transferência de direitos comerciais. No caso de uma patente, por exemplo, o órgão responsável concede ao inventor 20 anos de exclusividade sobre a invenção, e este tempo é absolutamente essencial para que os gastos com pesquisa e desenvolvimento possam ser recuperados ou, melhor ainda, multiplicados. Por isso, se um dado fármaco não é patenteável ou se o período de exclusividade está próximo do fim, seu desenvolvimento provavelmente não será perseguido. Ainda, vale ressaltar que o depósito de patente deve ser utilizado de maneira estratégica. Como o ciclo de desenvolvimento de um novo medicamento é longo (entre 6 a 10 anos, em média), é fundamental que o produto chegue ao mercado ainda com tempo suficiente de proteção para permitir o devido aproveitamento da exclusividade.
Desafio 9: Apelo ou espaço comercial
Pouco adianta desenvolver um medicamento eficaz e seguro se há muitos competidores no mercado com menor custo ou com eficácia e/ou segurança ainda maior. Logo, o fato de uma agência regulatória aprovar o registro de um medicamento e autorizar sua comercialização não significa necessariamente que esse medicamento obterá sucesso na clínica. Além disso, quando a população-alvo é muito pequena, como é o caso de doenças raras, se constitui um desafio adicional. A conta é simples: se a doença é rara e, portanto, há poucos pacientes, como recuperar os bilhões investidos no desenvolvimento? Por vezes a resposta é vender a unidade do medicamento por milhões de dólares, a exemplo de produtos de terapia avançada lançados nos últimos anos. Para tentar contornar esta tendência, algumas agências regulatórias como a Food and Drug Administration (FDA) implementaram estratégias para facilitar e agilizar a aprovação de medicamentos para doenças raras, incluindo-se até 7 anos de exclusividade de mercado na indicação aprovada. De todo modo, não é tão raro o cenário em que um novo medicamento é retirado de circulação em pouco tempo após seu lançamento por ter resultado em um "fracasso comercial".
Outro fator que pode impactar negativamente um novo medicamento é a presença de genéricos e/ou similares no mercado, resultando na pulverização do market share. Por isso, áreas terapêuticas recheadas com genéricos e similares costumam ser menos promissoras para novos medicamentos inovadores, a não ser que estes proporcionem algum avanço inédito na farmacoterapia.
Desafio 10: Adesão pelo prescritor e/ou paciente
Quando os desafios anteriores não são um problema, ainda há a possibilidade de que um novo medicamento falhe por não ter adesão pelo prescritor ou pelo paciente. Antecipar esta possibilidade pode ser mais difícil do que parece, e é particularmente importante quando há competidores bem estabelecidos, com preço competitivo, e/ou com via ou regime de administração mais conveniente. Por exemplo, supondo que dois medicamentos são equivalentes em termos de eficácia e segurança, você preferiria aquele que requer duas injeções subcutâneas diariamente, ou o comprimido via oral uma vez ao dia? Você pagaria mais caro por essa conveniência? Embora menos aparente entre os desafios, o risco da baixa adesão por razões de posologia e via de administração podem ser suficientes para interromper todo um programa de desenvolvimento de novos medicamentos.
Conclusão
A inovação radical em medicamentos é um processo extremamente complexo e marcado pela necessidade de planejamento, experiência, recursos e infraestrutura. Ainda, é importante lembrar que os 10 desafios aqui discutidos não são exaustivos, mas permeiam os principais aspectos gerais do caminho "da bancada ao mercado" o qual um projeto de novo medicamento tende a percorrer. De todo modo, deve-se esperar por desafios adicionais de acordo com as particularidades da indicação e tipo de produto (fitoterápico, sintético ou biológico, incluindo-se os produtos de terapia avançada), as quais serão abordadas em artigos futuros.
Endereço
Av. Luiz Boiteaux Piazza, 1302 - Sapiens Parque, Cachoeira do Bom Jesus, Florianópolis, Santa Catarina, Brasil.
Segunda a sexta-feira das 08:00 às 17:00 horas.
©2024 - Centro de Inovação e Ensaios Pré-Clínicos
Mapa do site
Serviços
+55 (48) 3332-8400
contato@cienp.org.br
